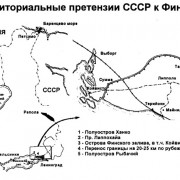
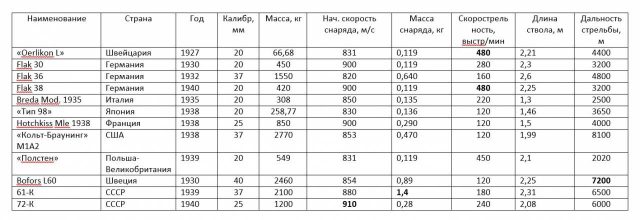
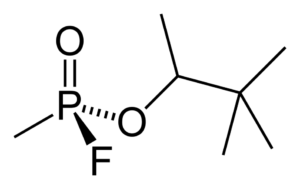
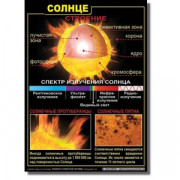
Популярное
Полезные советы

Важно знать!
10 самых больших подводных лодок в мире
Борей
С целью замены стоящих на вооружении субмарин более совершенными, в начале 90-х годов российские конструкторские бюро начали разработку новой подлодки. Проект получил кодовое название 955 «Борей»....
Читать далее
10 фактов о жутком древнем оружии, от которого мороз пробегает по коже
10 самых больших кораблей мира
122-мм гаубица 2a18 (д-30) — 122 mm howitzer 2a18 (d-30)
76-мм дивизионная пушка образца 1942 года (зис-3)
16-ый калибр и популярные ружья
23 ворота в 4 линии дизайна человека (23.4 фрагментация)
240-мм окопный миномёт
45 полк вдв. 45 полк спецназа вдв. вдв россии
10 самых знаменитых рыцарских орденов
Рекомендуем
Лучшее

Важно знать!
9п110
На волне
Судно используется на расстоянии 300 метров от береговой линии, переносимая волна:
0, 2 метра для первой модели
0, 25 метров — для второй модели
0, 3 метра — для третьей модели
Ветреная погода...
Читать далее
Новое
Обсуждаемое

Важно знать!
Тяжёлый танк кв-1
История
Ранее в качестве огнемётных использовались танки Т-26 (ОТ-26, ОТ-130, ОТ-133), однако слабое бронирование делало их уязвимыми на поле боя.
Работы по оснащению танка началась в ноябре года на...
Читать далее
Популярное
Актуальное

Важно знать!
Сколько во вселенной черных дыр?
Как выглядят черные дыры
Черные дыры имеют три «слоя»: внешний и внутренний горизонт событий, а также сингулярность.
Горизонт Событий черной дыры — это граница вокруг устья черной дыры, за которую не...
Читать далее
Спецназ гру: история, структура, основные задачи
Пистолет
Битва под москвой развернула ход великой отечественной войны
Флаг украины
Холодная война: причины возникновения, начало, развитие, участники, итог
Террорист — это… террористы-смертники. закон о противодействии терроризму
Клин клином
Гражданская война в россии 1917-1922 годов
Атлантида
Обновления
 В. а. жуковский
В. а. жуковский
История
На месте города Жуковского ранее были расположены село Новорождествено и деревня Колонец, в...
 Российские револьверы альтернативной схемы
Российские револьверы альтернативной схемы
Автоматические револьверы
Автоматический револьвер Mateba. Одна из немногих систем, стреляющих...
 Поверхность плутона
Поверхность плутона
Спутники Плутона - объяснение для детей
Родители могут объяснить детям, что Плутон может похвастаться...
 Дмб (фильм)
Дмб (фильм)
Культурное содержание
Вам осталось 100 дней до дембеля? По своему содержанию ваша фотокнига должна представлять...
 Звания в армии россии
Звания в армии россии
Существующие виды званий
Корабельные
Корабельные звания даются морякам, а именно тем солдатам,...
 Омоновец
Омоновец
Плюсы
Возможно из всего написанного выше показалось, что есть только негативная сторона. Это не так....
 Вооруженные силы российской федерации: численность, структура, вооружение
Вооруженные силы российской федерации: численность, структура, вооружение
Вооружение российской армии
Хотя в последние годы финансирование российской армии значительно увеличилось,...
 Катюша (прозвище оружия)
Катюша (прозвище оружия)
Характеристики реактивных снарядов
Параметры
M-13
М-8
M-31
Масса корпуса ракетного двигателя, кг
14
4,1
29
Внутренний...
 Мужские берцы: как выбрать и с чем носить?
Мужские берцы: как выбрать и с чем носить?
Материалы изготовления
Верх ботинок чаще всего производится из гортекса, натуральной кожи, замши, кордуры,...
 Фсин
Фсин
Как попасть на работу во ФСИН
Чтобы попасть на службу в УФСИН, необходимо соответствовать предъявляемым...
 Крылатые ракеты
Крылатые ракеты
Крылатые композиты
Но все же, несмотря на новые технологии работы с металлами, неметаллические материалы...
 Мачете (фильм)
Мачете (фильм)
Российско-украинский конфликт и творчество
В феврале 2015 года стало известно, что Ярослав Малый вместе...